Diario Tech & IA
Un paciente entra a una consulta con una tomografía aparentemente normal. No hay masa visible, no hay señales claras, no hay motivo clínico suficiente para alarmarse. Se va a casa. Meses —o incluso años— después, el diagnóstico aparece: cáncer de páncreas en fase avanzada. Este patrón no es una excepción; es precisamente lo que define a uno de los tumores más letales que existen. No porque sea intratable desde el inicio, sino porque el sistema llega tarde.
Lo que está cambiando no es el cáncer. Es la capacidad de verlo antes de que se vuelva evidente.
Un sistema de inteligencia artificial entrenado sobre cientos de miles de imágenes médicas ha demostrado que puede identificar señales tempranas de cáncer de páncreas en escáneres que, para un radiólogo, parecen completamente normales. No se trata de magia ni de predicción en el vacío. Se trata de detectar patrones estadísticos imperceptibles: variaciones mínimas en textura, densidad, correlaciones espaciales que no alcanzan el umbral visual humano, pero que sí contienen información.
Aquí es donde la evidencia empieza a ser difícil de ignorar.
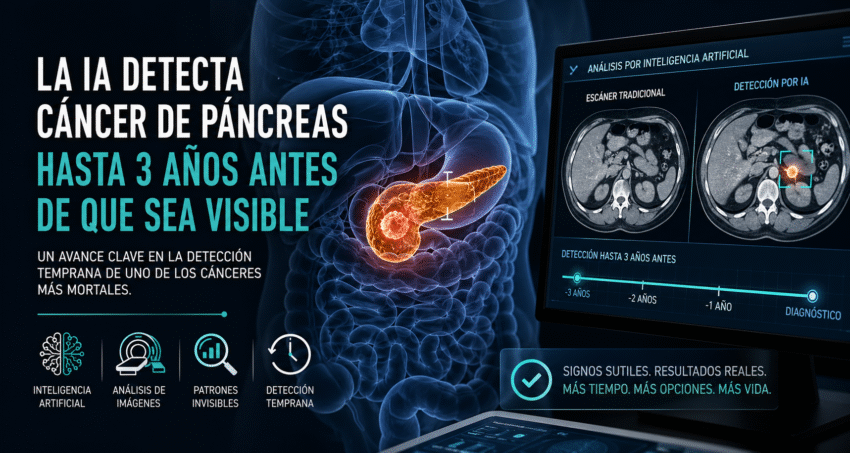
Un modelo desarrollado por la Clínica Mayo ha demostrado que este tipo de sistemas puede detectar señales de cáncer de páncreas en tomografías computarizadas de rutina hasta tres años antes del diagnóstico clínico. No porque el tumor sea visible, sino porque el modelo identifica signos sutiles de la enfermedad antes de que exista evidencia radiológica clara. Los hallazgos, publicados en la revista Gut, marcan un punto de inflexión: la detección deja de depender de la presencia del tumor y pasa a depender de la huella estadística que deja en los datos.
Aquí está la ruptura clave: la medicina ya no depende exclusivamente de lo visible.
El diagnóstico médico ha sido un ejercicio de interpretación visual y experiencia clínica. El médico observa, compara, infiere. Pero ese modelo tiene un límite estructural: el ojo humano solo puede detectar lo que es lo suficientemente evidente. Todo lo que ocurre por debajo de ese umbral —la fase donde la enfermedad aún es tratable— permanece invisible.
La inteligencia artificial cambia ese punto de equilibrio.
No porque “vea mejor”, sino porque procesa más dimensiones de información de las que un humano puede manejar simultáneamente. Donde un radiólogo ve una imagen, el modelo ve millones de píxeles organizados en patrones probabilísticos. Donde el humano identifica una anomalía, la máquina identifica distribuciones de riesgo.
En el caso del cáncer de páncreas, esto es especialmente crítico. Es un tumor que rara vez da síntomas tempranos, que crece en silencio y que, cuando finalmente se detecta, suele estar fuera de la ventana quirúrgica. Por eso su tasa de supervivencia sigue siendo dramáticamente baja. No es un problema únicamente terapéutico; es, sobre todo, un problema de timing.
Y ahí es donde este tipo de sistemas introduce una nueva capa: la anticipación basada en datos.
Lo que estos modelos están haciendo, en la práctica, es desplazar el momento del diagnóstico de forma tangible. No hablamos de semanas o meses marginales, sino de años de anticipación clínica potencial. Es un cambio de escala: pasamos de detectar enfermedad a detectar probabilidad de enfermedad en formación con suficiente margen como para intervenir.
Esto abre una posibilidad concreta —y profundamente disruptiva—: tratar el cáncer de páncreas cuando aún es tratable.
Pero también obliga a ser rigurosos. Porque el entusiasmo tecnológico suele simplificar lo que en realidad es un problema clínico complejo. Estos sistemas no son infalibles. Pueden generar falsos positivos, pueden sobreinterpretar patrones, pueden comportarse de manera distinta fuera del entorno en el que fueron entrenados. Y, sobre todo, aún no están desplegados de forma generalizada en los sistemas de salud.
Es decir, no estamos ante una solución cerrada, sino ante una transición.
Una transición que, sin embargo, ya tiene dirección clara.
La medicina está dejando de ser únicamente reactiva. Está empezando a operar como un sistema de detección temprana basada en correlaciones invisibles. Y eso no se limita al cáncer de páncreas. Ya ocurre en mama, en retina, en enfermedades cardiovasculares. El patrón se repite: allí donde hay datos, la inteligencia artificial encuentra señales antes de que el humano pueda verlas.
El verdadero cambio no es que una máquina detecte mejor un tumor. Es que redefine qué significa detectar.
Porque si el diagnóstico deja de depender de la evidencia visible y pasa a depender de modelos probabilísticos entrenados sobre poblaciones, entonces la medicina entra en una nueva fase: una donde la frontera entre salud y enfermedad ya no es binaria, sino estadística.
Y eso tiene implicaciones profundas.
Implica rediseñar protocolos clínicos. Implica decidir cuándo actuar ante un riesgo y no ante una certeza. Implica gestionar la ansiedad de pacientes que “aún no están enfermos”, pero tampoco están completamente sanos bajo ese nuevo marco. Implica, en última instancia, trasladar parte del juicio médico desde la observación directa hacia sistemas algorítmicos.
Pero también implica algo más tangible: tiempo.
Tiempo ganado frente a enfermedades que hasta ahora se detectaban demasiado tarde. Tiempo que, en el caso del cáncer de páncreas, puede ser la diferencia entre una cirugía curativa y un tratamiento paliativo.
Eso es lo que realmente está en juego aquí.
No es solo una mejora incremental en diagnóstico. Es el inicio de un cambio estructural donde la medicina deja de perseguir la enfermedad… y empieza, por primera vez, a interceptarla antes de que se manifieste plenamente.